Parodontologia: definizione ed eziopatogenesi
Per malattia parodontale si intende un gruppo di patologie infiammatorie aberranti che colpiscono i tessuti di supporto del dente derivanti da un accumulo di placca; all’interno di questo gruppo si distinguono generalmente due forme di malattia: la gengivite e la parodontite. La prima è un’infiammazione reversibile che si limita ai tessuti gengivali parodontali, quindi, non determina una perdita di attacco, mentre per parodontite si intende un gruppo di patologie infiammatorie che determinano l’irreversibile distruzione dei tessuti di supporto del dente.
La classificazione delle malattie parodontali riconosce cinque tipi di infezioni parodontali:
- TIPO I: Malattie gengivali: Indotte da placca/ Non indotte da placca
- TIPO II: Parodontite cronica: Localizzata/ Generalizzata
- TIPO III: Parodontite aggressiva: Localizzata/ Generalizzata
- TIPO IV: Parodontite manifestazione di malattie sistemiche: Associate a malattie ematologiche/ Associate a disordini genetici.
- TIPO V: Infezioni parodontali necrotizzanti: Gengivite Ulcerativa
- Necrotizzante (NUG)/ Parodontite Ulcerativa Necrotizzante (NUP)
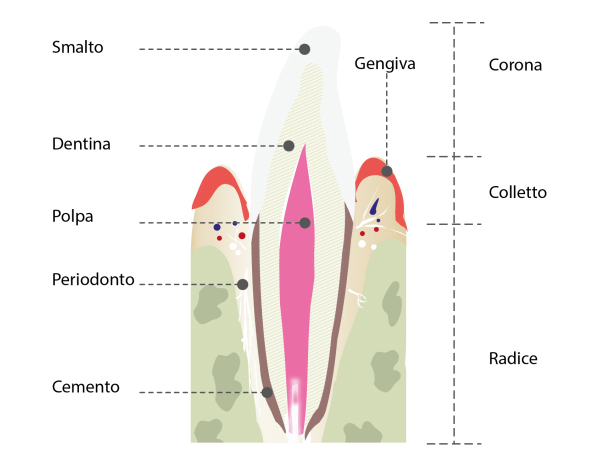
a) la gengiva
b) il legamento parodontale
c) il cemento radicolare
d) l’osso alveolare
Oltre ai già citati fattori di rischio batterici che rappresentano una conditio “sine qua non” per l’insorgenza e la progressione della parodontite cronica, esistono dei fattori legati all’ospite che vengono suddivisi in immodificabili, o genetici, e modificabili. Per quanto concerne i fattori di rischio modificabili si possono distinguere fattori di rischio sistemici e locali. Tra i primi si riconoscono le malattie sistemiche di cui sopra, fumo, stress, farmaci, livello sociale, ambiente e nutrizione; mentre i principali fattori di rischio locali sono la diminuzione o l’alterazione della composizione della saliva, la respirazione orale, gli stimoli esogeni meccanici, chimici e termici, i traumi occlusali e le parafunzioni.
Pertanto la cura della malattia parodontale, prevede un approccio diagnostico e terapeutico atto ad affrontare sia le problematiche infettive che tutti gli altri cofattori e concause.
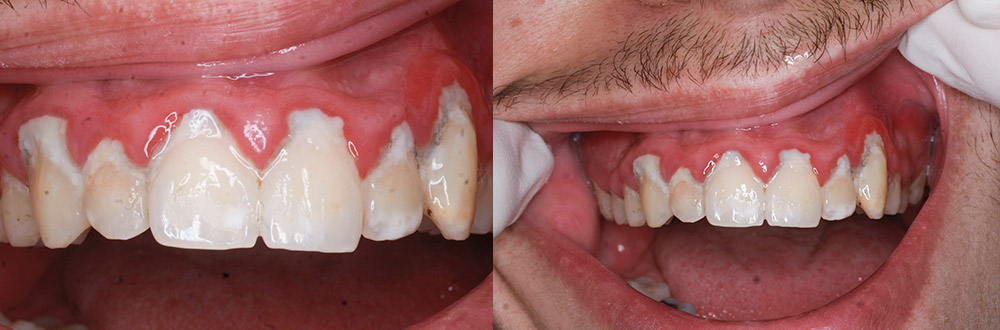
La malattia parodontale (un tempo detta “piorrea”) distrugge i tessuti di supporto dentale e causa la perdita dei denti; se curata in maniera efficace può essere fermata, salvando i denti rimasti, mentre quelli persi possono essere sostituiti attraverso impianti o protesi a patto che la malattia parodontale venga risolta.
Spesso, nel 40% dei casi, il danno osseo è coadiuvato dal trauma occlusale.
FATTORI PREDISPONENTI
Il fumo di sigaretta, in maniera inequivocabile, influenza negativamente la salute del parodonto e del cavo orale. Aumenta il rischio di aumento di placca e favorisce l’insorgenza di tasche parodontali.
Le terapie parodontali sono meno efficaci nei fumatori. Per poter portare alla guarigione un paziente parodontopatico, bisogna prendere in considerazione che si deve interrompere o comunque ridurre notevolmente l’uso di sigarette. Senza questo step, i risultati ottenibili non potranno che essere un compromesso terapeutico.
Un altro fattore predisponente, alla malattia parodontale, è la presenza di una flora intestinale alterata e abbinata ad un regime alimentare incongruo. In fase di approccio globale alla patologia, spesso si consiglia la valutazione del regime alimentare, del paziente, da parte di un alimentarista. Tale approccio favorisce un’azione sistemica e sistematica nei confronti di una flora batterica orale e intestinale, alterate, che favoriscono l’insorgenza della malattia parodontale.